DRG
DRG (diagnosis related groups) ehk diagnoosipõhised grupid on üks Eesti tervishoius kasutatavatest tasustamismeetoditest lisaks teenuste-, pearaha- ja raviteekonna põhistele meetoditele. DRG süsteemi kasutamise strateegiline eesmärk on ravikindlustusvahendite optimaalne kasutamine.
DRG süsteem võimaldab jälgida raviprotsessi sisu ja järjepidevust, aitab analüüsida raviraha kasutamise sihipärasust andes analüütilise vahendi võrrelda tegevusi, raviprotsesse ja kulusid ning hinnata ravipäevade arvu (LOS, ALOS), ravijuhtude keerukust ( CMI ehk case mix index) kui ravikulusid erinevate haigusseisundite ja sekkumiste korral.
Vaata andmeid : DRG süsteemi kasutamise andmed
| NordDRG grupeerimisloogika Eesti versioonid | 2024.a. DRG grupeerimisloogika - 25.09.2023 (Excel) 2024.a. grupeerimisloogika_alates 2008 (Excel) 2020.a grupeerimisloogika - 01.05.2021 (Excel) Ülevaade NordDRG 2024.a. grupeerimisversiooni rakendamisega kaasnevatest muudatustest Ülevaade NordDRG 2023.a. grupeerimisversiooni rakendamisega kaasnevatest muudatustest Ülevaade NordDRG 2020.a grupeerimisversiooni rakendamisega kaasnevatest muudatustest |
| NCSP | |
| Artiklid | |
| Casemix süsteemidega seotud organisatsioonid |
Diagnoosipõhiste kompleksteenuste (DRG) idee ja eesmärk
DRG süsteemi ehk kliiniliste tunnuste põhjal raviarvete/ravijuhtude grupeerimist kasutatakse tervishoius analüüsi- ja tagasiside olulise töövahendina, mis võimaldab hinnata ja võrrelda tervishoiuteenuse osutamist nii ressursikasutuse kui ka ravitöö sisu iseloomustavate näitajate põhjal.
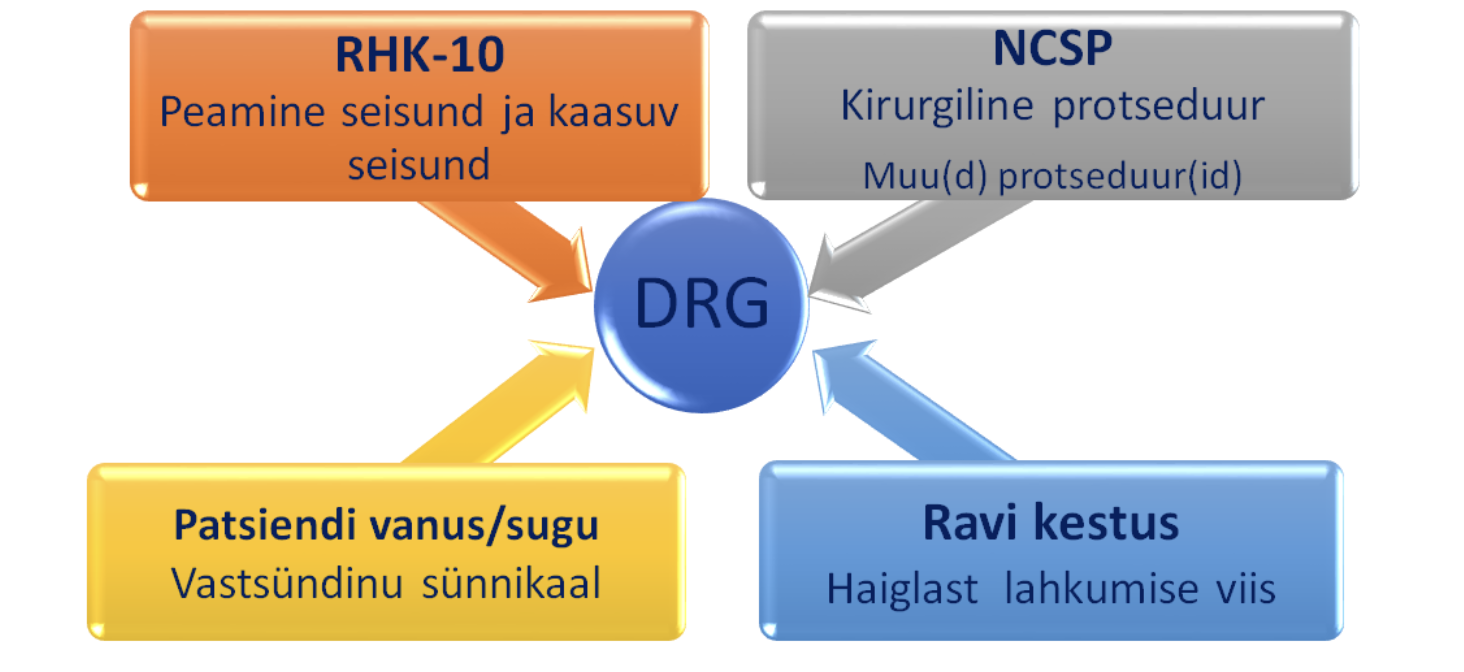
Eestis rakendatakse NordDRG süsteemi, mis raviarvete grupeerimise sisendinfona vajab RHK-10 diagnoosikoode, teostatud kirurgiliste protseduuride koode (NOMESCO klassifikatsioon ehk NCSP), patsiendiga seotud tunnuseid ning ravi kestuse ja lõpetamisega seotuid asjaolusid. See info on Eestis rutiinselt raviarvetel kogutav.
2023.aastal on Eestis kasutusel NordDRG 2023.a. versioon (EST2023PR1). Plaanipärane versiooni uuendamine toimub 2024. aastal, mil võetakse kasutusele 2024.a. versioon (EST2024PR) .
DRG grupeerimise loogika.
DRG grupeerimisloogika põhineb eeldusel, et ühte DRG gruppi kuuluvad ravijuhud on sarnased nii kliiniliselt sisult kui ka ressursikulult ( st. patsiendi ravi käigus vajalike uuringute ja protseduuride kulud).
Grupeerumisloogika lähtub järgmistest sammudest:
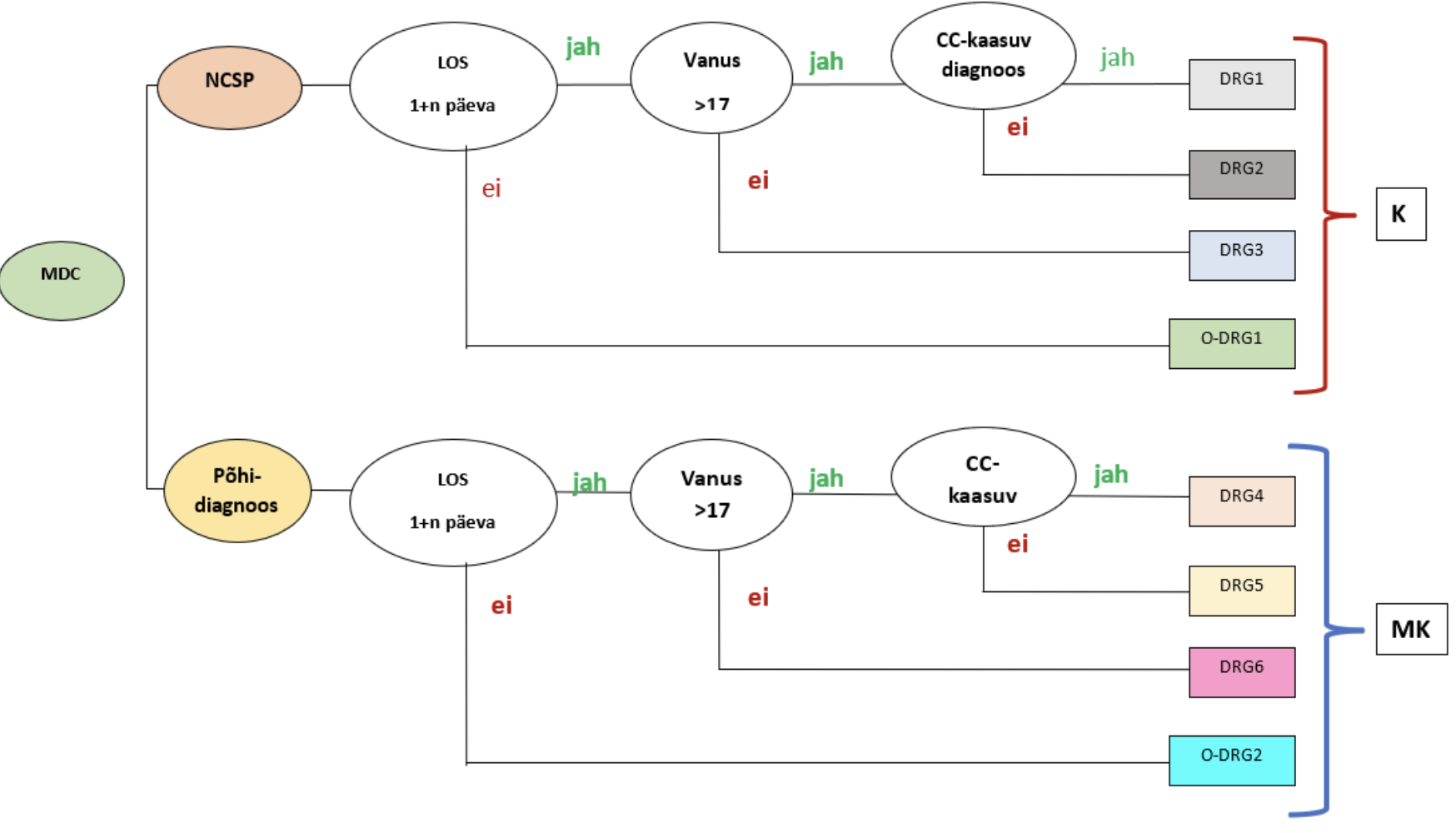
I Esmalt jaotuvad arved kliinilise sarnasuse alusel põhidiagnoosi kategooriatesse
(MDC - Major Diagnostic Category), mis määratletakse põhihaiguse diagnoosi järgi.
II Järgnevalt võetakse grupeerimisloogikas arvesse, kas patsiendile on tehtud operatsioonituba vajav kirurgiline protseduur või mitte ning vastavalt sellele satuvad juhud kas kirurgilisse (K) või mittekirurgilisse (MK) DRG gruppi:
- Kirurgiliste protseduuridega juhud jagunevad omakorda vastavalt operatsiooni ressursikulule, et tagada kulude osas võimalikult homogeensete DRG gruppide tekkimine ( nn. „suur“ versus „väike“ kirurgiline protseduur)
- Mittekirurgilised ravijuhud grupeeruvad sarnast ressursikulu eeldavate põhidiagnooside alusel.
- Igas põhidiagnoosirühmas on tavaliselt ka üks “muudele haigustele” ja “muudele operatsioonidele” mõeldud mittekirurgiline ja üks kirurgiline DRG grupp, kuhu satuvad harva esinevate diagnooside ja operatsioonidega ravijuhud.
III Edasi toimub grupeerumine muude patsienti iseloomustavate tunnuste (vanus, kaasuvad diagnoosid, ravi lõpetamise informatsioon) alusel, mida arvestatakse ainult juhul, kui need tegurid põhjustavad olulist erinevust ravikuludes.
Kaasuvate diagnoosidena võtab DRG loogika arvesse ainult neid diagnoose, mis põhjustavad erinevusi ressursikulus.
IV Viimases etapis arvestab loogika ravi kestust, mille arvutamisel kasutatakse järgmist valemit: Ravi kestus = (arve lõpp - arve algus) +1
- Kui ravi kestus on üks ja enam päeva, grupeerub arve Classic-DRG gruppi
- Kui arve algab ja lõppeb samal kuupäeval, siis grupeerub arve nn lühikese ravi (short therapy) DRG gruppi (O-DRG).
Grupeerimisloogika kohaselt satuvad lühikese ravi DRG gruppidesse kõik päevakirurgia raviarved ning samal päeval alustatud ja lõpetatud statsionaarsed raviarved.
Erandiks on sama päeva haiglaravi juhud, mis on kas lõppenud surmaga või arvel on märgitud grupeerimisloogika seisukohast olulised kaasuvad haigused – sellised arved grupeeruvad Classic versiooni loogika alusel.
DRG grupeerimisloogika skeem.
Raviarve edastamine.
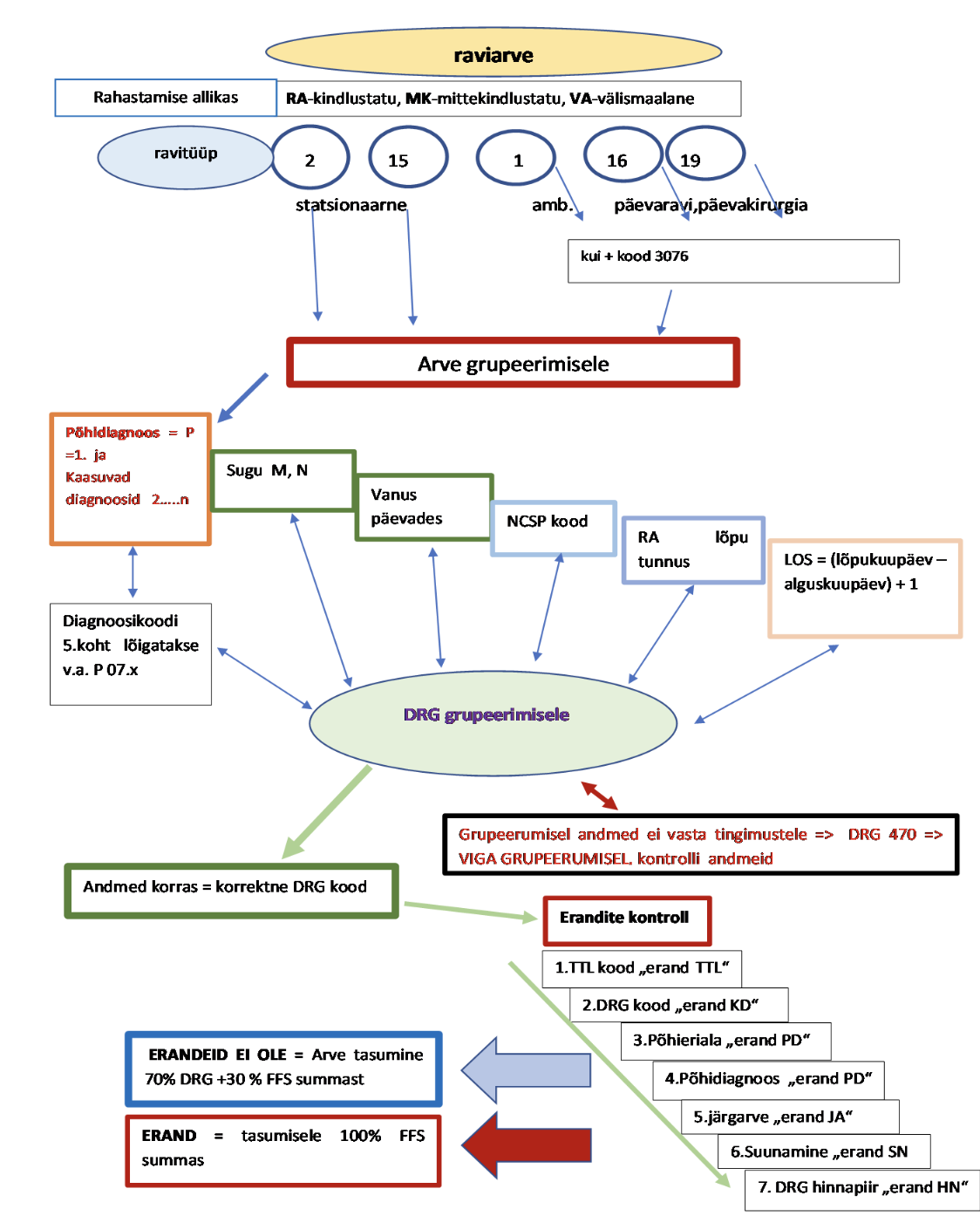
Elektrooniline raviarve (RA) täidetakse vastavalt kehtivatele nõuetele ja edastatakse reeglina läbi infosüsteemi Tervisekassale kontrollimiseks ja tasumiseks. Vastuvõtmisel tehakse arvele automaatsed esmased formaadi-, sisu ning lepingu täitmise kontrollid. Kui raviarve ei läbi kontrolle, siis annab süsteem
Raviarve edastamine.
Elektrooniline raviarve (RA) täidetakse vastavalt kehtivatele nõuetele ja edastatakse reeglina läbi infosüsteemi Tervisekassale kontrollimiseks ja tasumiseks. Vastuvõtmisel tehakse arvele automaatsed esmased formaadi-, sisu ning lepingu täitmise kontrollid. Kui raviarve ei läbi kontrolle, siis annab süsteem veateate.
Formaadi ja sisukontrollid on leitavad kodulehelt : „Raviarvete reeglid“ lingilt.
Kõikidele saabuvatele raviarvetele rakendatakse saatmise kuupäeval kehtivat DRG grupeerimisversiooni. Kasutusel on üks grupeerija versioon (tähistatakse tootmise aastaga).
DRG põhise rahastamise reeglid ja erandid on kirjeldatud siin:
DRG tagasiside
- DRG tagasiside aruanded: 2010
DRG tagasiside indikaatorid
| 2011 I pa |